Allgemeine Infos zu ADHS
Auf diesen Seiten finden Sie einen Frage-Antwort-Katalog, der sich auf die wichtigsten Bereiche zum Thema ADHS bezieht. Beantwortet werden die häufigsten Fragen zu den Themen Störungsbild, Ursachen, Diagnostik, Therapie. Sollten Sie spezifischere Fragen haben, können Sie sich gerne bei uns melden.
Störungsbild
Die Abkürzung ADHS steht für Aufmerksamkeitsdefizit-Hyperaktivitätsstörung, die als eine der häufigsten psychatrischen Erkrankungen bei Kindern und Jugendlichen gilt. Bei ADHS handelt es sich um ein situationsübergreifendes Muster von Auffälligkeiten, das meist in drei Verhaltensbereichen (sogenannte Kernsymptome) auftritt:
- Unaufmerksamkeit: eingeschränkte Konzentrationsfähigkeit, eingeschränkte Daueraufmerksamkeit, erhöhte Ablenkbarkeit
- Hyperaktivität: allgemeine grob- und feinmotorische Unruhe; übersteigerter Bewegungsdrang
- Impulsivität: mangelnde kognitive/emotionale Impulskontrolle; unüberlegtes Handel.
Um die Kriterien einer ADHS zu erfüllen, müssen die Auffälligkeiten außerdem:
- über das hinausgehen, was durch Alter und Entwicklungsstand des Betroffenen erklärbar wäre;
- eine bedeutsame psychosoziale Beeinträchtigung in mehr als einem Lebensbereich (z.B. in der Familie und in der Schule oder am Arbeitsplatz) verursachen;
- schon im Vorschulalter beobachtbar gewesen sein
- länger als 6 Monate bestehen.
Somit hat nicht jedes Kind/jeder Erwachsener, der unruhig oder unaufmerksam ist, ADHS.
Diese Kriterien für die Diagnose werden übereinstimmend von den beiden international anerkannten Klassifikationssystemen, dem ICD-10 der Weltgesundheitsorganisation und dem DSM-5 der American Psychiatric Association definiert. In beiden Klassifikationssystemen werden auch weitgehend übereinstimmend Operationalisierungen für die einzelnen Symptombereiche Unaufmerksamkeit, Hyperaktivität und Impulsivität vorgenommen.
Bei einer psychischen Störung geht es um Auffälligkeiten des Denkens, der Gefühle und des Handelns, die zu einer psychosozialen Beeinträchtigung führen. Bei ADHS sind alle genannten Bereiche betroffen, wenngleich das Störungsmuster von Person zu Person unterschiedlich gewichtet sein kann.
Wie bei allen psychischen Störungen können die Symptome von ADHS unterschiedlich stark ausgeprägt sein. Von einer Störung spricht man dann, wenn entsprechende Symptome vorhanden sind und eine Einschränkung in Alltagsfunktionen (z.B. in der schulischen oder beruflichen Leistungsfähigkeit oder in den zwischenmenschlichen Beziehungen) vorliegt.
Eine feste Grenzsetzung für eine Diagnose (z.B. ab einer bestimmten Zahl von Symptomen; siehe Subtypen) bei einem kontinuierlich verteilen Merkmal (Stärke der ADHS-Symptomatik) muss daher immer kritisch betrachtet werden. Es ist jedoch unzweifelhaft, dass eine starke Symptomausprägung eine erhebliche Störung darstellt und Krankheitswert hat. Aber auch Menschen mit Symptomausprägungen unterhalb der Diagnoseschwelle (im subklinischen Bereich) können an einer Einschränkung ihrer Alltagsfunktionen leiden und brauchen eine auf ihre Problematik abgestimmte Hilfe.
Die beiden international verbreiteten Klassifikationsschemata, das ICD-10 der Weltgesundheitsorganisation und das DSM-5 der American Psychiatric Association, unterscheiden sich kaum in der Definition der Kernsymptome Unaufmersamkeit, Hyperaktivität und Impulsivität. Allerdings unterscheiden sich beide Klassifikationssysteme in der Definition der Diagnose auf der Basis dieser Kernsymptome:
- ICD-10 fordert in seinen klinischen Kriterien für die Diagnose einer einfachen Aktivitäts- und Aufmerksamkeitsstörung (F90.0) eine beeinträchtigte Aufmerksamkeit und Hyperaktivität. In den Forschungskriterien von ICD-10 werden für diese Diagnose gefordert, dass mindestens 6 von 9 Symptomen von Unaufmerksamkeit, mindestens 3 von 5 Symptomen von Hyperaktivität und mindestens 1 von 4 Symptomen von Impulsivität vorliegen. Eine Aufmerksamkeitsstörung ohne Hyperaktivität kann unter F98.8 sonstige nicht näher bezeichnete Verhaltens- und emotionale Störung mit Beginn in der Kindheit und Jugend gestellt werden.
- Sind zusätzlich Kriterien für die Diagnose einer Störung des Sozialverhaltens (d.h. aggressives oder dissoziales Verhalten) erfüllt, wird die Diagnose einer hyperkinetischen Störung des Sozialverhaltens (F90.1) gestellt.
- DSM-5 unterscheidet im Gegensatz zu seinem Vorgänger, dem DSM-IV nicht mehr drei verschiedene Subtypen, sondern drei Erscheinungsformen der ADHS:
- den kombinierten Typus (314.01; F90.0), bei dem sowohl Symptome von Unaufmerksamkeit (mindestens 6 von 9) als auch von Impulsivität / Hyperaktivität (mindestens 6 von 9) vorliegen müssen;
- den vorwiegend unaufmerksamen Typus (314.00; F98.8) bei dem Symptome von Unaufmerksamkeit (mindestens 6 von 9) vorliegen müssen, aber die Kriterien für Impulsivität / Hyperaktivität nicht voll erfüllt sind (weniger als 6 von 9);
- den vorwiegend hyperaktiv-impulsiven Typus (314.00; F98.8) bei dem Symptome von Impulsivität / Hyperaktivität (mindestens 6 von 9) vorliegen müssen, aber die Kriterien für Unaufmerksamkeit nicht voll erfüllt sind (weniger als 6 von 9);
- Außerdem kann nach DSM-5 bei Personen, die zum gegenwärtigen Zeitpunkt Symptome zeigen, aber nicht mehr alle Kriterien erfüllen die Spezifikation teilremittiert hinzugefügt werden, was bei Jugendlichen und Erwachsenen besonders hilfreich ist.
Die Unterscheidung von DSM-5 hat sich mittlerweile weitgehend durchgesetzt, vor allem die Differenzierung des kombinierten Typus vom vorwiegend unaufmerksamen Typus. Beide Subtypen lassen sich aber auch im ICD-10 kodieren.
Eine isolierte ADHS ist die Ausnahme. Bis zu 80% der Kinder mit der Diagnose einer ADHS haben komorbide Störungen, also zusätzliche Diagnosen.
- Oppositionelle Verhaltensstörungen (bis zu 84% in Inanspruchnahmepopulationen mit ADHS; durchschnittlich 45-55%; 10fach erhöhtes Risiko für oppositionelle/ dissoziale Verhaltensstörungen, wenn ADHS vorhanden ist)
- Dissoziale Störungen/ Störungen des Sozialverhaltens (bis zu 56% in Inanspruchnahmepopulationen mit ADHS; durchschnittlich 33-45%; 10fach erhöhtes Risiko für Oppositionelle/ dissoziale Verhaltensstörungen, wenn ADHS vorhanden ist)
- Angststörungen (10 - 50 % in Inanspruchnahmepopulationen mit ADHS; durchschnittlich 25-35%; 3fach erhöhtes Risiko für Angststörungen, wenn ADHS vorhanden ist). In Langzeitstudien haben Kinder mit ADHS jedoch kein erhöhtes Risiko für eine Angststörung in der Adoleszenz oder im jungen Erwachsenenalter im Vergleich zu gesunden Kontrollkindern. Bei Kindern mit Angststörungen tritt ADHS in 15 bis 30% der Fälle auf)
- Depressive Störungen (15% - 75% in Inanspruchnahmepopulationen; durchschnittlich 25-30%; 5fach erhöhtes Risiko für Depressive Störungen, wenn ADHS vorhanden ist). Bei Kindern mit Depressiven Störungen tritt ADHS in 13 bis 63% der Fälle auf. Langzeitstudien zeigen bei 26% hyperkinetischer Kinder im jungen Erwachsenenalter eine Depression. Dieses Risiko scheint durch die Komorbidität mit Störungen des Sozialverhaltens zumindest teilweise erklärbar.
- Der Zusammenhang von ADHS mit bipolaren Störungen wird kontrovers diskutiert, weil die Diagnose der bipolaren Störung im Kindesalter selbst sehr kontrovers gesehen wird. Nach den gängigen Kriterien kann diese Störung bei 6-27% in Inanspruchnahmepopulationen mit ADHS diagnostiziert werden. Diese Zahl reduziert sich auf 6 – 19 %, wenn überlappende Symptome abgezogen werden. In Follow-up-Studien wurden bisher jedoch keine erhöhten Raten von Patienten mit bipolaren Störungen gefunden.
- Tic-Störungen finden sich im Kindesalter bei bis zu 18 % der Bevölkerung. In Inanspruchnahmestichproben mit ADHS treten Tics etwas häufiger auf (12-34%). Bei Patienten mit Tourette-Syndrom ist ADHS weit verbreitet (25-85%).
- Auch ist eine substantielle Komorbidität bei einer Subgruppe von Patienten mit einer Asperger-Störung beschrieben worden. Bei Patienten mit Autismus-Spektrum-Störungen wird in 26% der Fälle auch ADHS diagnostiziert.
- Störungen der motorischen Koordinationsfähigkeit (bis 50%)
- Sprachstörungen (bis 50%)
- Lese- / Rechtschreibstörungen (8-39%)
- Rechenstörungen (12 – 33%)
Darüber hinaus sind Personen mit ADHS gehäuft mit anderen komorbiden Problemen behaftet, die nicht den Status einer Diagnose haben.
Neben anderen psychischen Störungen (siehe Komorbidität) haben Kinder, Jugendliche und Erwachsene mit der Diagnose einer ADHS gehäuft noch weitere Probleme:
- Schwierigkeiten in der Regulation eigener Gefühle
- Reduziertes Einfühlungsvermögen
- Distanzgemindertes Verhalten
- Klassenwiederholungen (in den USA bis zu 30%)
- Spezielle Formen der Beschulung (Förderschule, Integrationsstatus)
- Schulverweise
- Lernprobleme und geringere Schulbildung
- Höheres Unfallrisiko, auch als Fahrer im Straßenverkehr
- Einschlafstörungen
- Schlechte Handschrift (bis 60%)
- Beeinträchtigte Beziehungen zu Gleichaltrigen (50-70%)
- Beeinträchtigte Beziehungen zu Eltern und anderen Familienmitgliedern
Die Begriffe Hyperkinetische Störung (HKS), Aufmerksamkeitsdefizit- / Hyperaktivitätsstörung (ADHS) und Aufmerksamkeitsdefizitstörung (ADS) werden meist synonym benutzt.
- Der Begriff der Hyperkinetischen Störung stammt aus dem ICD-10 und hat in Deutschland eine längere Tradition. Mitunter wird damit die enge Definition von ICD-10 mit Auffälligkeiten in allen drei Symptombereichen Unaufmerksamkeit, Hyperaktivität und Impulsivität bzw. der kombinierte Typus von Aufmerksamkeitsdefizit- / Hyperaktivitätsstörung (ADHS) nach DSM-5 bezeichnet (siehe Erscheinungsformen von ADHS).
- Der Begriff der Aufmerksamkeitsdefizit- / Hyperaktivitätsstörung (ADHS) stammt aus dem DSM-5 und setzt sich auch in Deutschland zunehmend durch, weil er die verschiedenen Subtypen der Störung am besten abdeckt.
- Der Begriff der Aufmerksamkeitsdefizitstörung (ADS) stammt aus der älteren Fassung des amerikanischen Klassifikationssystems, dem DSM-IIIR und wird mitunter für den vorwiegend unaufmerksamen Typus der Störung benutzt (siehe Subtypen von ADHS).
Die ADHS-Symptomatik kann typischerweise im Kindergartenalter erkannt werden, wobei bereits im Säuglingsalter eher unspezifische Merkmale von Regulationsstörungen oder auch schon deutlich erhöhter Unruhe gehäuft vorkommen.
Spätestens mit der Einschulung sind die Symptome der ADHS gut erkennbar; der Beginn einer ADHS-Symptomatik deutlich nach der Einschulung ist extrem ungewöhnlich und kann allenfalls mit schwacher Symptomausprägung, primärer Aufmerksamkeitsstörung oder bei ausgeprägt günstigem pädagogischen Umfeld in den ersten Schuljahren erklärt werden. Ansonsten erfordert ein Symptombeginn deutlich nach der Einschulung eine intensive differenzialdiagnostische Abklärung (z.B. Depressive Störung, Substanzmittemissbrauch, Persönlichkeitsstörung).
Eine Verminderung der motorischen Unruhe tritt auch unbehandelt in der Regel im Verlauf der Pubertät ein. In der Stellungnahme der Bundesärztekammer wird darauf verwiesen, dass Verlaufsuntersuchungen an klinischen Inanspruchnahmepopulationen eine Persistenz der Störung ins Adoleszenzalter bei 40 - 80 % der Kinder mit der Diagnose ADHS zeigen. Je nach Definition der Remission von ADHS-Symptomen zeigen sich unterschiedliche Häufigkeiten: Eine Remission der ADHS wird zu 60-70 % beschrieben, was bedeutet, dass ca. 1/3 der Patienten bis ins Erwachsenenalter hinein die Diagnose einer ADHS aufweisen. Einzelne Symptome zeigen eine sehr hohe Persistenz. Weniger als 5 ADHS-Symptome und keine psychosoziale Beeinträchtigung fanden sich nur in 10 % der Fälle. Langzeitstudien von verhaltenstherapeutisch und/oder pharmakotherapeutisch behandelten Patienten weisen auf günstigere Verläufe hin. Zum Verlauf der ADHS speziell im höheren Erwachsenenalter liegen bislang keine Studien vor. Aus Einzelfallschilderungen ist bekannt, dass ADHS auch in der Altersgruppe der 50-Jährigen besteht und zu relevanten Funktionsstörungen führt.
Die Persistenz der Symptomatik bei Kindern mit der Diagnose ADHS hängt mit verschiedenen Variablen zusammen. Zum einen scheint eine positive Korrelation mit dem initialen Ausmaß der hyperkinetischen und impulsiven Symptomatik zu bestehen. Ungünstigen Einfluss auf die Persistenz haben darüber hinaus die Komorbidität von oppositionellen Störungen und Störungen des Sozialverhaltens, Störungen der Familienbeziehungsmuster, spezifische Konflikte zwischen Eltern und Kindern sowie mütterliche Depression.
ADHS beginnt immer im Vorschulalter und wird in der Regel spätestens im Einschulungsalter erkannt. Die Störung kann bis in das Erwachsenenalter hinein persistieren und auch bei Erwachsenen noch erhebliche Einschränkungen in ihrer beruflichen Leistungsfähigkeit und ihren zwischenmenschlichen Beziehungen hervorrufen und mit verschiedenen Gesundheitsrisiken (z.B. erhöhte Unfallgefahr) behaftet sein.
Die diagnostischen Kriterien für ADHS (siehe: Was ist ADHS; Subtypen) bei Erwachsenen sind bislang mit denen im Kindes- und Jugendalter identisch. Dies wird von Fachleuten kritisiert (siehe Leitlinien Erwachsene), weil sich die Symptomatik im Jugend- und Erwachsenenalter wandelt. Die motorische Unruhe, die häufig bei Kindern dominiert, vermindert sich systematisch im Verlauf des Jugendalters und Merkmale von Unaufmerksamkeit, Impulsivität (nicht abwarten können) sowie Schwierigkeiten, den Alltag zu organisieren treten stärker in den Vordergrund. Außerdem dominieren mitunter komorbide Störungen, wie Substanzmittelmissbrauch, dissoziales Verhalten und affektive Störungen (siehe Komorbidität).
Die Prävalenz von ADHS diagnostiziert nach den strengen Kriterien von ICD-10 (siehe Subtypen) liegt bei Kindern im Schulalter im Bereich von 1-3%, nach den weit gefassteren Kriterien von DSM-5 (siehe Erscheinungsformen) liegt die Prävalenzrate bei etwa 3-7%. Damit wären etwa 300.000 bis 700.000 der Kinder und Jugendlichen in Deutschland von ADHS betroffen. Noch höher ist die Zahl der Kinder, die eine weniger starke Symptomausprägung haben. Jungen sind dabei gegenüber Mädchen insgesamt zwei- bis viermal häufiger betroffen. Mädchen mit ADHS weisen eher eine geringer ausgeprägte Kernsymptomatik der ADHS auf (vor allem geringere Hyperaktivität / Impulsivität), haben aber häufiger intellektuelle Beeinträchtigungen und emotionale Auffälligkeiten (z. B. depressive Verstimmung). ADHS wird bei Mädchen häufiger übersehen. Zur Häufigkeit der Störung bei Erwachsenen liegen keine ausführlichen Studien vor. Bei einer Persistenz von bis zu 33% in das Erwachsenenalter ist davon auszugehen, dass 2-3% der Erwachsenen die Kriterien einer ADHS erfüllen. Dabei scheint die Störung bei männlichen Patienten häufiger als bei weiblichen Patienten mit Verhaltens- oder Persönlichkeitsstörungen sowie Abhängigkeitserkrankungen assoziiert zu sein.
Es gibt keine Studie, die diese Frage umfassend beantworten kann. Verschiedene Untersuchungen geben Hinweise darauf, dass ADHS in den letzten Jahren zumindest nicht stark zugenommen hat. Allerdings ist die Wahrnehmung des Phänomens in Medien und Gesellschaft deutlich gestiegen und hat daher mancherorts zu dem Eindruck geführt, dass ADHS häufiger geworden sei. Eventuell weisen heutzutage mehr Kinder mit ADHS eine psychosoziale Beeinträchtigung auf, weil sie einerseits höheren Leistungsanforderungen (z. B. Schule) genügen müssen und es gleichzeitig an manchen äußeren Strukturhilfen (z. B. kompetente Erziehung) mangelt. Genauere Untersuchungen dazu stehen noch aus.
Ursachen
Die Ursachen und Entstehungsbedingungen der ADHS sind noch nicht vollständig geklärt. Es gilt aber als sicher, dass das Störungsbild nicht auf eine einzige Ursache zurückzuführen ist, sondern dass mehrere Komponenten an der Verursachung beteiligt sind. In einem allgemeinen biopsychosozialen Modell lassen sich drei Hauptfaktoren unterscheiden:
- Genetische Faktoren spielen vermutlich die größte Rolle bei der Entstehung der Störung.
- Erworbene biologische Faktoren, z.B. durch Komplikationen in der Schwangerschaft und bei der Geburt können einen Einfluss haben.
- Ungünstige psychosoziale Bedingungen können die Symptomatik vermutlich verschärfen.
Diese Faktoren stoßen cerebrale Prozesse auf der neurobiologischen und der neuropsychologischen Ebene an, die schließlich die ADHS-Symptomatik auslösen, welche eine Zunahme an negativen Interaktionen mit Bezugspersonen bewirken, die ihrerseits wiederum eine Verschärfung der Symptomatik bewirken können. Komorbide Störungen oder Probleme sind vermutlich häufig Folge dieser Prozesse, sie können aber auch durch andere genetische Faktoren, erworbene biologische Faktoren oder Umweltfaktoren verursacht werden. Die Rolle von Ernährung ist nicht geklärt, sie scheint aber eher gering zu sein.
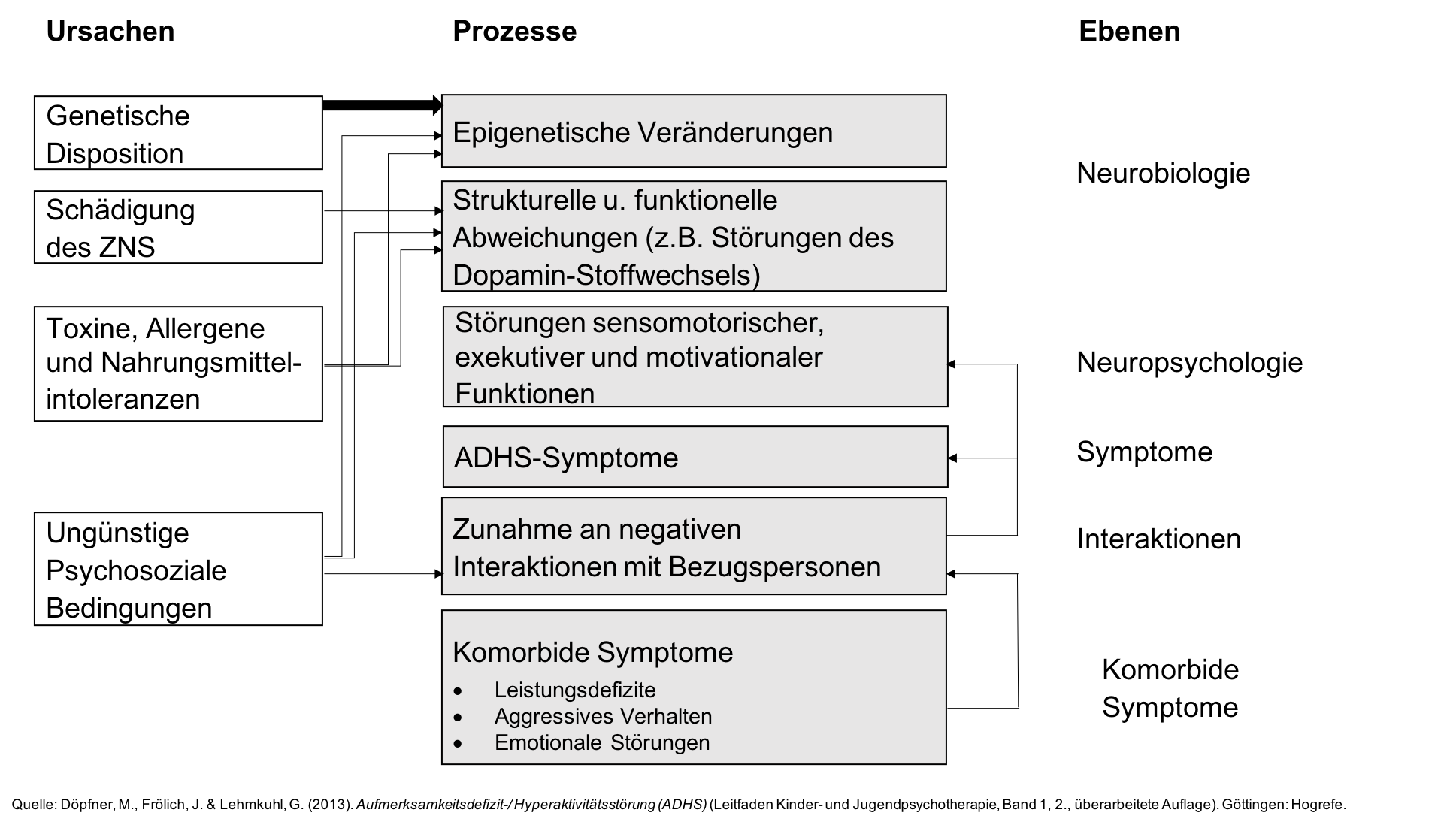
Allenfalls in sehr extremen Fällen. Die Forschung geht davon aus, dass ADHS-Symptome auf der Basis einer biologischen Disposition (Vulnerabilität) entstehen. Vor allem genetische Faktoren, aber auch Komplikationen während Schwangerschaft und Geburt können zur Entwicklung solcher Auffälligkeiten beitragen. Familiäre und auch schulische Bedingungen können aber die Ausprägung der Problematik und deren Verlauf wesentlich beeinflussen. Unter günstigen psychosozialen Bedingungen wird sich die Problematik deutlich schwächer ausprägen.
Bei Kindern mit ADHS lassen sich cerebrale Auffälligkeiten auf neuroanatomischer, neurochemischer und neurophysiologischer Ebene nachweisen.
- Neuroanatomisch lassen sich geringeres Gehirnvolumen, vor allem im rechten Frontallappen, den Basalganglien und dem Cerebellum nachweisen.
- Neurochemisch wurde eine erhöhte Dopamin-Transporter-Dichte im Striatum nachgewiesen. Die Wirksamkeit von Dopamin-Wiederaufnahmehemmern (Methylphenidat) und von Noradrenalin-Wiederaufnahmehemmern bei der Behandlung von ADHS unterstreichen den Einfluss dieser Neurotransmittersysteme.
- Neurophysiologisch lassen sich mit verschiedenen Messmethoden Auffälligkeiten nachweisen:
- EEG-Studien belegen ein reduziertes Arousal bei Stimulation, vermehrte Theta-Aktivität (die mit Müdigkeit und verminderter Aufmerksamkeitsfokussierung einhergeht) sowie reduzierter Beta-Aktivität (die mit verminderter Konzentrationsspanne einhergeht).
- SPECT-Studien zeigen einen reduzierten Blutfluss in Frontalhirn, Striatum und Cerebellum, was auf eine Unteraktivierung dieser Regionen hindeutet.
- PET-Studien sind inkonsistent, weisen aber bei Entscheidungsaufgaben auf unterschiedliche Aktivierung verschiedener Hirnregionen bei Patienten mit ADHS im Vergleich zu gesunden Kontrollen hin.
- FMRT-Studien weisen ebenfalls auf unterschiedliche Aktivierungen des Frontalhirns, der Basalganglien und des Cerebellums hin.
Zwillings-, Adoptions- und Familienstudien sowie molekulargenetische Untersuchungen weisen darauf hin, dass genetische Faktoren eine bedeutsame - vermutlich die wichtigste - Rolle bei der Entstehung von ADHS spielen:
- Verwandte ersten Grades von Kindern mit ADHS haben ein deutlich erhöhtes Risiko für ADHS (10-35%).
- ADHS eines Elternteils erhöht das Risiko für ADHS des Kindes bis zu 55%.
- Bei adoptierten Kindern mit ADHS haben die Eltern kein erhöhtes Risiko für ADHS.
- Zwillingsstudien weisen einen genetischen Anteil an der Entwicklung von ADHS nach, der zwischen 50% und 95% (durchschnittlich bei 80%) liegt.
- Molekulargenetische Studien weisen Zusammenhänge zwischen ADHS und Dopamintransporter- sowie Dopaminrezeptorgenen nach. Allerdings erklären diese Genpolymorphismen nur einen kleinen Anteil der ADHS (max. 5% der Varianz).
Während der Schwangerschaft, der Geburt oder der Neugeborenenperiode erworbene biologische Faktoren spielen nicht die zentrale Rolle, wie ihnen mit dem Konzept der Minimalen Cerebralen Dysfunktion (MCD) früher zugeschrieben worden waren. Allerdings zeigen sich konsistente Zusammenhänge zwischen ADHS und:
- pränataler Nikotin- und Alkoholexposition
- geringem Geburtsgewicht und damit verbundenen geringen Hirnblutungen
- Bleiintoxikationen während der ersten zwei bis drei Lebensjahre
- Einige ältere Antikonvulsiva (Phenytoin, Phenobarbital) können ADHS-Symptome auslösen oder verstärken.
Ungünstige psychosoziale Bedingungen spielen bei der Verursachung der ADHS-Symptomatik vermutlich eine geringere Rolle. Es gibt einen geringen Zusammenhang zwischen erhöhten familiären Belastungen (z.B. unvollständige Familien, überbelegte Wohnungen) sowie psychischem Stress während der Schwangerschaft und ADHS. Das Umfeld eines Kindes hat vermutlich durch seine Ressourcen und Belastungen erhebliche Auswirkungen auf die Ausprägung von ADHS und die Bewältigung der Beeinträchtigungen, die aus der Störung resultieren. Pädagogische Kompetenzen und klar strukturierte Abläufe können im familiären und schulischen Alltag einen wesentlichen Beitrag zur Verminderung der Symptomatik und zur Kompensation der Störung leisten.
Der Einfluss von Farb- und Konservierungsstoffen (Feingold-Hypothese) auf die Entwicklung von ADHS konnte nicht überzeugend nachgewiesen werden. Auch die Überprüfung der sogenannten Phosphat-Hypothese ergab keine konsistenten Ergebnisse. Diskutiert werden ferner allergische Reaktionen auf natürliche Nahrungsmittelbestandteile, die durch eine sogenannte oligoantigene Diät teilweise beeinflusst werden sollen. Allerdings ist bislang kein eindeutiger Wirkungsmechanismus bekannt, über den Nahrungsmittel bzw. Nahrungsmittelzusätze ADHS-Symptome auslösen oder verstärken. Diäten haben vermutlich bei einigen Kindern mit ADHS günstige Effekte. Allerdings sind die vorliegenden Studien methodisch sehr problematisch. In letzter Zeit wird der Einfluss einer Nahrungsergänzung mit ungesättigten Fettsäuren untersucht, wobei auch hier widersprüchliche Ergebnisse vorliegen. Neuere Studien scheinen einen Effekt einer solchen Nahrungsergänzung zu belegen, allerdings sind Replikationen notwendig, um den Einfluss besser abschätzen zu können.
Die bei Kindern mit ADHS beeinträchtigten neuropsychologische Funktionen umfassen die Selbstregulation, Flexibilität im Denken, Reaktionshemmung, Planen und Organisieren von Verhalten sowie dessen Sequenzierung. Hierbei sind insbesondere zwei Mechanismen und zwar die Hemmung von Impulsen (Inhibition) und das Arbeitsgedächtnis von zentraler Bedeutung. Personen mit ADHS besitzen möglicherweise ein geringeres Reaktionshemmungssystem und können so schlechter Reaktionen kontrollieren, die mit Bestrafung oder Nichtverstärkung verbunden sind.
Inhibitorische Prozesse sind die Grundlage für exekutive Funktionen, die sich als psychologische Prozesse beschreiben lassen, die der Ausführung von Handlungen unmittelbar vorangehen oder sie begleiten. Bei Kindern mit ADHS können Beeinträchtigungen in vier exekutiven Funktionen nachgewiesen werden:
- im (nonverbalen) Arbeitsgedächtnis (z.B. bei der Antizipation von Verhaltenskonsequenzen und bei der zeitlichen Organisation von Verhalten);
- in der Selbstregulation von Affekten, der Motivation und der Aufmerksamkeit;
- in der Internalisierung und Automation von Sprache (z.B. durch Selbstinstruktionen oder bei der Problemlösung) sowie
- in der Analyse und Entwicklung von Handlungssequenzen.
Neben beeinträchtigten exekutiven Funktionen wird auch Verzögerungsaversion, also eine spezifisch erhöhte Abneigung gegen Belohnungsverzögerungen angenommen, die sich in den Versuchen der ADHS-Kinder manifestiert, Verzögerungen zu entfliehen oder sie zu vermeiden. So tendieren Kinder mit ADHS dazu, eine geringere Belohnung einer größeren vorzuziehen, wenn sie auf die geringere Belohnung eine kürzere Zeit warten müssen.

 für Betroffene
für Betroffene